Apmēram 40-80% cilvēku sūdzas, ka sāp mugurkauls jostasvietā, bet ne vairāk kā 25% vēršas pēc palīdzības pie ārsta. Faktiski šādas nepatīkamas sajūtas var izraisīt gan salīdzinoši nekaitīgi iemesli, gan patoloģiskas izmaiņas mugurkaulā. Tāpēc nevajadzētu pret viņiem izturēties nicīgi.
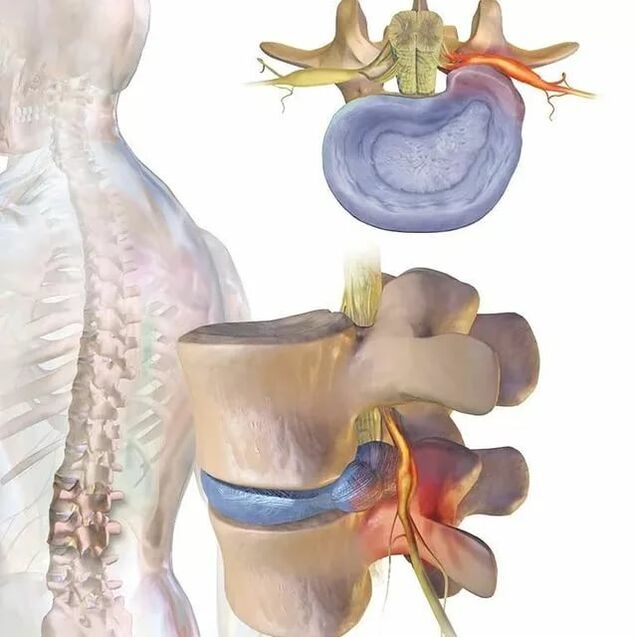
Muguras sāpju cēloņi
Mugurkauls sastāv no vesela strukturālo elementu kompleksa: kauliem, locītavām, starpskriemeļu diskiem, saitēm, nerviem. Izmaiņas jebkurā no tām var būt saistītas ar sāpīgām sajūtām un dažāda rakstura. Turklāt mugurkaulu ieskauj paravertebrālie muskuļi, sāpes, kurās pacienti bieži sajaucas ar sāpēm mugurkaulā. Tādējādi sāpju cēloņi var būt daudz. Tas var būt pārmērīgs darbs, dabiska ķermeņa pārstrukturēšana grūtniecības laikā utt. Bet, ja sāpes rodas regulāri, ir vērts sazināties ar vertebrologu vai neirologu, jo bieži vien tas, ka mugurkauls sistemātiski sāp jostasvietā, norāda uz noteiktu slimību attīstību. .
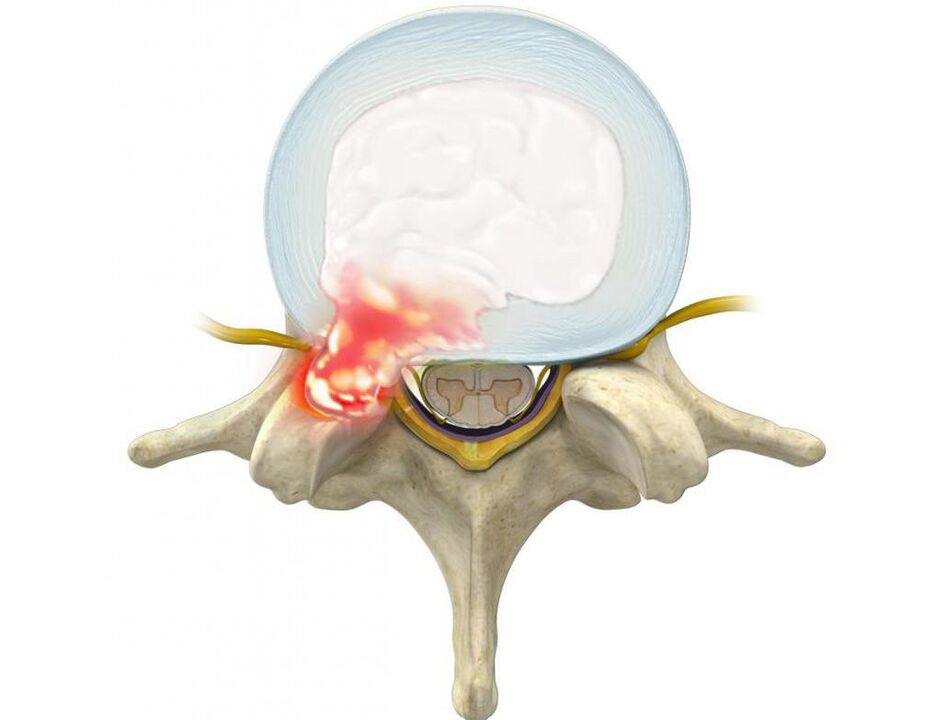
Visbiežāk šādās situācijās pacientiem tiek diagnosticēts:
- starpskriemeļu disku patoloģija (samazināts disku augstums, izvirzījums, starpskriemeļu trūce, discīts);
- fasetes locītavu patoloģijas (spondiloartroze, locītavu cistas);
- iekaisuma slimības (ankilozējošais spondilīts vai ankilozējošais spondilīts, reaktīvs artrīts, psoriātiskais artrīts)
- skriemeļu kompresijas lūzumi uz osteoporozes fona;
- mugurkaula neoplastiski bojājumi.
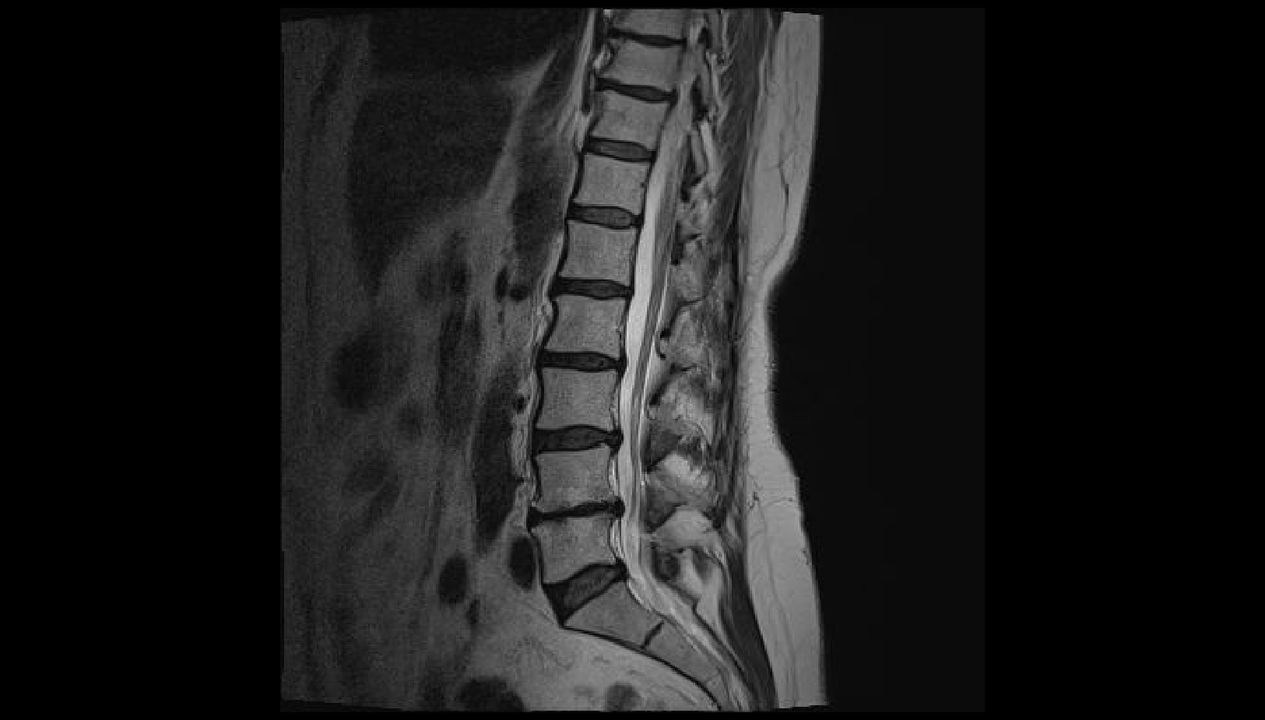
Starpskriemeļu disku patoloģijas
Deģeneratīvas izmaiņas starpskriemeļu diskos jeb osteohondroze ir ļoti izplatītas, īpaši jauniešu un pusmūža cilvēku vidū. Tas lielā mērā ir saistīts ar nepieciešamību ilgstoši sēdēt vai iesaistīties smagā fiziskā darbā. Vecumā disks izžūst un skriemeļi aug kopā.
Jau deģeneratīvu izmaiņu sākuma stadijā starpskriemeļu diskos, kas ir īpašas konfigurācijas skrimšļi, kas sadala mugurkaula ķermeņus, var rasties sāpes mugurkaulā. Tas ir saistīts ar diska ārējo slāņu sāpju receptoru, kā arī mugurkaula aizmugurējās gareniskās saites kairinājumu. Bieži vien osteohondroze provocē aseptisku iekaisuma procesu, kas izraisa segmentālo muskuļu refleksu spazmu. Līdz ar to pastiprinās sāpes mugurkaulā, ir arī kustību ierobežojumi.
Osteohondrozei ir tendence pastāvīgi progresēt, īpaši, ja netiek veikta atbilstoša ārstēšana un dzīvesveida korekcija. Pēc tam tas izraisa izvirzījumu veidošanos un vēlāk starpskriemeļu trūces, kas izraisa esošo simptomu saasināšanos un jaunu parādīšanos.
Visbiežāk tiek ietekmēts jostas reģions, jo ikdienas darbībās tas veic vislielākās slodzes.
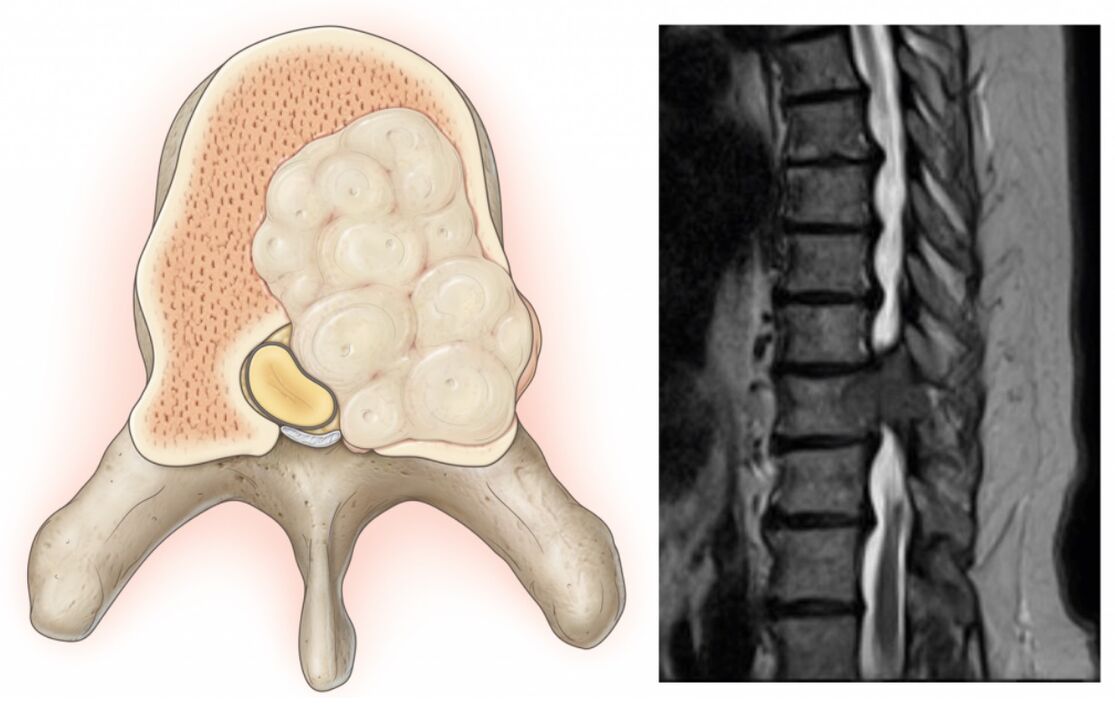
Izvirzījumi ir diska izvirzījumi, vienlaikus saglabājot tā ārējā apvalka integritāti, ko sauc par annulus fibrosus. Laika gaitā saglabājot provocējošu faktoru ietekmi, annulus fibrosus šķiedras neiztur diska iekšējā satura (nucleus pulposus) slodzi un spiedienu un plīsumus. Tā rezultātā kodols pārsniedz starpskriemeļu diska fizioloģisko stāvokli. Tajā pašā laikā mugurkauls jostas rajonā vienmēr sāp vai sāpes izstaro uz kāju, un diskomforts pastiprinās ar pēkšņām kustībām, noliecoties, paceļot smagus priekšmetus, sasprindzinoties, klepojot, šķaudot, smejoties, kā arī ar ilgstošu sēdēšanu. vienā pozīcijā, ejot, stāvot.
Bieži pacienti ar jau izveidotiem izvirzījumiem un trūcēm neapzināti ieņem piespiedu pozu, nedaudz noliecoties uz veselo pusi. Šajā gadījumā sāpes mugurkaulā jostasvietā var sasniegt augstu intensitāti, atņemot cilvēkam darba spējas. Šādos gadījumos viņš ir spiests ievērot gultas režīmu, un, lai mazinātu sāpes, viņš pievelk saliekto un vēderā nogādāto kāju.
Visbiežāk mugurkaula kanāla virzienā veidojas izvirzījumi un trūces, kurās iziet muguras smadzenes (cauda equina) un no tām atzarojošās nervu saknes. Pēdējie iziet cauri dabiskajām atverēm mugurkaula ķermeņos un tālāk sazarojas jostas pinumā, kas atbild par apakšējo ekstremitāšu un dažādu orgānu (arī dzimumorgānu) inervāciju.
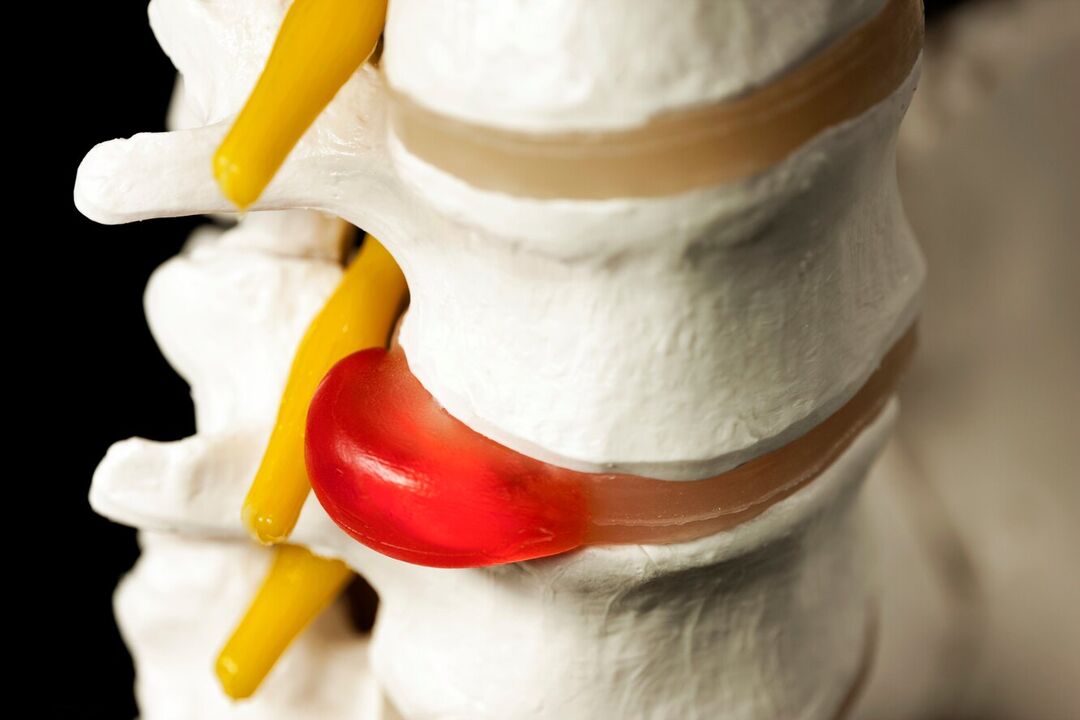
Tāpēc nereti ar ilgstošu osteohondrozi, trūču veidošanos jostasvietā, sāpes mugurkaulā pamazām ne tikai pastiprinās, bet arī papildina citi traucējumi. Ja deformēts disks vai iekaisuma procesa rezultātā pietūkuši mīkstie audi saspiež blakus ejošo mugurkaula sakni, rodas neiroloģiski traucējumi. Tāpēc sāpes mugurkaulā jostas daļā var papildināt, izstarojot uz sēžamvietu, cirksni, priekšējo, iekšējo, ārējo augšstilbu, apakšstilbu un pēdu. Tas ir atkarīgs no tā, kāda veida nervu sakne tiks bojāta, tas ir, kādā līmenī tiks novērotas mugurkaula kustības segmenta patoloģiskas izmaiņas. Tāpat attiecīgajās apakšējo ekstremitāšu zonās var novērot jutīguma traucējumus rāpošanas sajūtas, nejutīguma, temperatūras jutības izmaiņu, sāpju, taustes stimulu un ierobežotas mobilitātes veidā.
Izmaiņas disku augstumā un funkcionalitātē, kas rodas osteohondrozes un tās komplikāciju gadījumā, izraisa mugurkaula locītavu aparāta bojājumus, kā arī pašu mugurkaula ķermeņu deģenerāciju. Tā sekas ir spondilozes attīstība, t. i. , priekšējās gareniskās saites pārkaļķošanās un kaulu-skrimšļu veidošanās uz mugurkaula ķermeņu virsmas (osteofīti). Tie var ne tikai savainot apkārtējos audus un izspiest mugurkaula saknes, izraisot stipras sāpes mugurkaulā, bet arī augt kopā. Tā rezultātā blakus esošie skriemeļu ķermeņi tiek apvienoti vienā veselumā, kas krasi ierobežo mobilitāti muguras lejasdaļā.
Osteohondrozi var pavadīt reaktīvās izmaiņas mugurkaula ķermeņos, jo īpaši reaktīvs aseptisks spondilīts, kas izraisa osteosklerozi. To pavada kaulu audu sablīvēšanās un ievērojami palielinās skriemeļu lūzumu iespējamība.
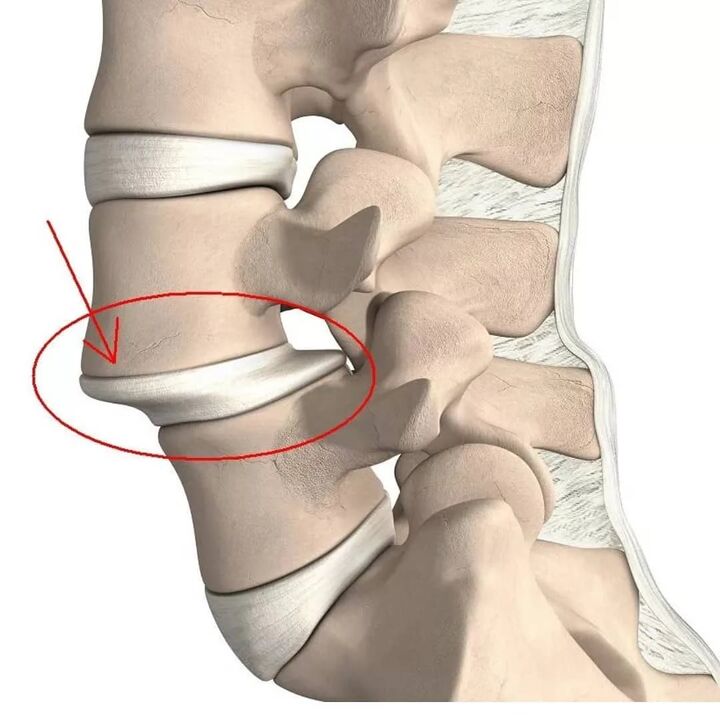
Fasētu locītavu slimības
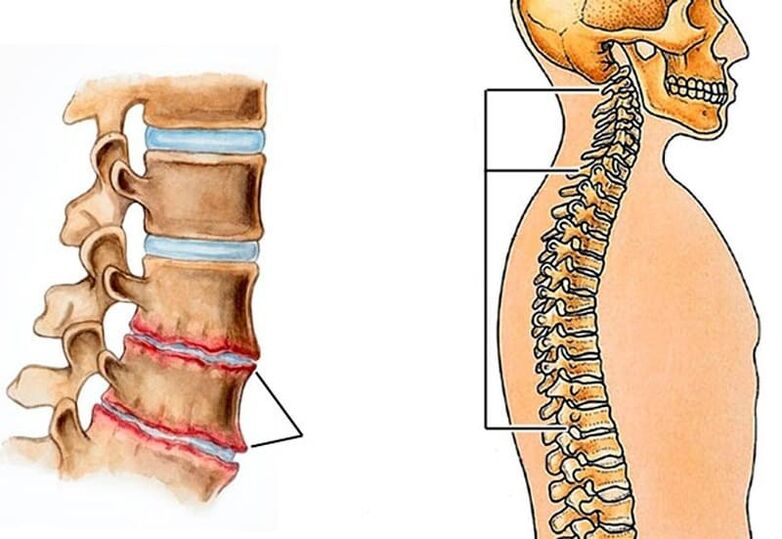
Mugurkaula jostas daļas fasetes vai fasešu locītavu patoloģijas, īpaši to artrozes, var izraisīt arī sāpes mugurkaula jostas daļā, tai skaitā stipras sāpes. Lai gan biežāk sāpes ir sāpīgas un lokalizētas dziļi iekšā. To izskats ir saistīts ar to, ka to sinoviālā kapsula ir bagātīgi inervēta. Šādās situācijās sāpes parasti koncentrējas tieši skartajā zonā un mēdz palielināties, saliecoties, pagarinot, pagriežot ķermeni, ilgstoši stāvot kājās. Pastaigas un sēdēšana palīdz samazināt to smagumu. Bet dažos gadījumos sāpes var rasties arī cirkšņa zonā, astes kaulā, kā arī mugurā un augšstilbu ārējā daļā.
Mugurkaula iekaisuma slimības
Mugurkaula iekaisuma slimības ir retāk sastopamas nekā starpskriemeļu disku un fasešu locītavu patoloģijas. Tomēr tie arī sāp mugurkaulu. Tie ietver:
- ankilozējošais spondilīts vai ankilozējošais spondilīts;
- reaktīvs artrīts;
- psoriātiskais artrīts utt.
Šo slimību simptomi parasti parādās līdz 40 gadu vecumam, bet biežāk 20 gadu vecumā. Tas tos atšķir no mugurkaula disku un locītavu deģeneratīvi-distrofiskām patoloģijām, kas bieži attīstās pēc 40 gadiem. Šajā gadījumā sāpēm raksturīga pakāpeniska intensitātes palielināšanās. Turklāt to smagums samazinās pēc fiziskas slodzes, bet nesamazinās miera stāvoklī. Tāpēc pie iekaisuma slimībām mugurkauls jostasvietā bieži vien sāp naktī un īpaši stipri no rīta, uzreiz pēc miega.
Visgrūtākā situācija tiek novērota ar ankilozējošo spondilītu, un tieši viņa biežāk nekā citas iekaisuma slimības skar jostasvietu. Šis termins nozīmē starpskriemeļu locītavu iekaisumu ar to sekojošu imobilizāciju, ko izraisa blīva kaula, skrimšļa vai šķiedru saplūšana starp artikulējošām kaulu struktūrām.
Sākumā tām raksturīgas vieglas muguras sāpes, bet laika gaitā tās pakāpeniski izplatās augstāk, aptverot krūšu kurvi un pēc tam mugurkaula kakla daļu. Tas ir saistīts ar mugurkaula mobilitātes ierobežojumu attīstību visās plaknēs, jo mugurkauls notiekošo izmaiņu rezultātā šķiet iegrimis konkrētā gadījumā. Novērots arī:
- jostas lordozes (mugurkaula dabisks izliekums jostas rajonā) izlīdzināšana;
- krūšu kurvja kifozes saasināšanās, kas izraisa noliekšanos;
- muguras muskuļu reflekss sasprindzinājums;
- progresējoša mobilitātes ierobežojuma saasināšanās, ko izraisa fasešu locītavu iesaistīšanās patoloģiskajā procesā un starpskriemeļu disku pārkaulošanās;
- rīta stīvums stundu vai ilgāk.
10-50% pacientu tiek novērots varavīksnenes (irīts), radzenes (keratīts), gļotādas (konjunktivīts), varavīksnenes un acs ābola ciliārā ķermeņa (iridociklīts) iekaisums.
Ankilozējošā spondilīta progresēšana noved pie tā, ka patoloģiskajā procesā palielinās locītavu skaits. Rezultātā pacienti ir spiesti apgūt tā saukto lūdzēja pozu. Tas nozīmē izteiktu mugurkaula krūšu kifozi, ķermeņa augšdaļas noliekšanos uz leju, ceļgalu saliekšanu ar krasu kustību apjoma ierobežojumu krūtīs, kas ietekmē elpošanas dziļumu.
Slimības progresēšanas ātrums ir atkarīgs no ārstēšanas atbilstības un pilnības.
Skriemeļa kompresijas lūzums
Kompresijas lūzums ir mugurkaula ķermeņa saplacināšana, kā rezultātā tas kļūst ķīļveidīgs. Tas noved pie mugurkaula anatomijas traucējumiem, var izraisīt muguras smadzeņu un to sakņu traumas, kā arī kļūt par deģeneratīvi-distrofisku izmaiņu strauju progresēšanu.
Jostas skriemeļi 1 un 2 ir vairāk pakļauti savainojumiem, jo tie uzņemas vislielāko aksiālo slodzi.
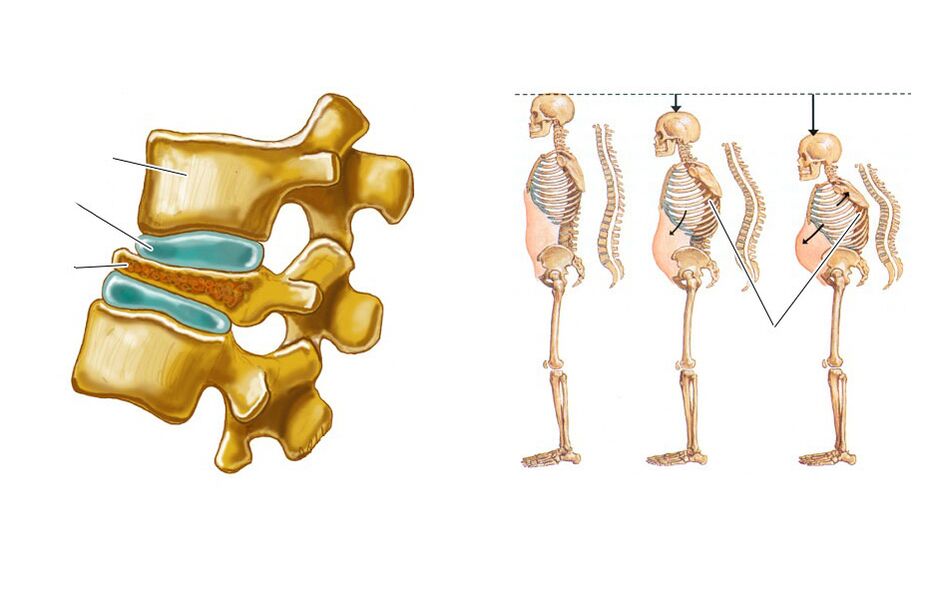
Mugurkaula kompresijas lūzumi bieži rodas gados vecākiem cilvēkiem osteoporozes attīstības, t. i. , kaulu blīvuma samazināšanās dēļ. Šādos gadījumos, lai gūtu traumu, var pietikt ne tikai ar vieglu kritienu, bet arī ar smagumu celšanu, neveiksmīgu kustību.
Patoloģiju raksturo sāpju klātbūtne mugurkaulā, kas ierobežo kustības, palielinās sēžot, kustoties un mēģinot pacelt taisnu kāju uz augšu. Parasti tas ilgst 1-2 nedēļas un pēc tam pakāpeniski samazinās 2-3 mēnešu laikā. Dažos gadījumos ir sāpju apstarošana gūžas kaula un gūžas kaulos. Salauzta skriemeļa augstuma samazināšanās izraisa jostas lordozes palielināšanos, kas arī veicina sāpīgu sajūtu rašanos.
Ja lūzums netiek savlaicīgi diagnosticēts, skriemeļa augstuma samazināšanās izraisa stājas izmaiņas, augšanas samazināšanos. Tas izraisa refleksu sasprindzinājumu un mugurkaula muskuļu saīsināšanu, kas izraisa hroniskas muguras sāpes un prasa ilgu atpūtu.
Mugurkaula neoplastiski bojājumi
Mugurkaula neoplastiskie bojājumi nozīmē labdabīgu un ļaundabīgu audzēju veidošanos tajā, kā arī metastāzes, kuru avots ir citu orgānu jaunveidojumi. Tas ir daudz retāk nekā starpskriemeļu disku, fasešu locītavu, ankilozējošā spondilīta un pat kompresijas lūzumu patoloģijas, proti, tikai 1-2% pacientu ar muguras sāpēm. Bet šādiem bojājumiem nepieciešama pēc iespējas ātrāka diagnostika un ārstēšana.
Mugurkaula neoplastisko bojājumu raksturīgās pazīmes papildus sāpēm tajā ir:
- ķermeņa temperatūras paaugstināšanās, ieskaitot līdz subfebrīla vērtībām;
- nepamatots svara zudums;
- nespēja atrast ērtu ķermeņa stāvokli;
- sāpju klātbūtne naktī;
- stipras sāpes mugurkaulā;
- nespēja mazināt sāpes ar parastajiem pretsāpju līdzekļiem.
Pat ja jums ir 1 vai 2 no šiem simptomiem, jums nekavējoties jāvienojas ar savu ārstu.
Līdzīgā veidā var parādīties:
- Hondroma ir ļaundabīgs audzējs, ko diagnosticē 20% pacientu ar mugurkaula vēža bojājumiem. Visbiežāk tas veidojas krustu kaulā un var rasties jebkura vecuma un dzimuma cilvēkiem.
- Younga sarkoma - rodas 8% pacientu ar mugurkaula neoplastiskiem bojājumiem. Biežāk jauniem vīriešiem.
- Hondrosarkoma ir ļaundabīgs audzējs, kas veido 7-12% gadījumu. Biežāk to konstatē pusmūža vīriešiem.
- Aneirisma kaula cista ir labdabīgs audzējs.
- Hemangioma ir labdabīgs asinsvadu audzējs, kas sastopams 11% cilvēku. To var neatklāt visā cilvēka dzīvē. Bet tas palielina skriemeļu lūzumu risku.
- Citu audzēju metastāzes ir sekundāri ļaundabīgi audzēji. Biežāk mugurkaulā metastējas krūts, prostatas, plaušu, retāk nieru, vairogdziedzera un ādas vēzis.
Diagnostika
Ja sāp mugurkauls jostasvietā, ir vērts pierakstīties pie neirologa vai vertebrologa. Pieņemšanā ārsts sākotnēji apkopo anamnēzi, uzdodot jautājumus par sāpju būtību, rašanās apstākļiem, to pastāvēšanas ilgumu, citu simptomu esamību, dzīvesveidu utt.
Pēc tam speciālists veic pārbaudi. Tās ietvaros viņš ne tikai palpē mugurkaulu, nosaka sāpju lokalizāciju, novērtē pacienta neapzināti uzņemto gaitu un stāju, bet arī veic funkcionālos testus. Ar to palīdzību var atklāt ankilozējošā spondilīta pazīmes, neiroloģisko deficītu, novērtēt mugurkaula mobilitātes pakāpi un iegūt citus diagnostikas datus.
Pamatojoties uz to, ārsts jau var pieņemt iespējamos sāpju sindroma cēloņus. Lai tos noskaidrotu, kā arī precīzi noteiktu bojājuma pakāpi, papildus tiek noteiktas instrumentālās un dažreiz arī laboratoriskās diagnostikas metodes. Visbiežāk viņi vēršas pie palīdzības:
- radiogrāfija frontālā un sānu projekcijā, dažreiz ar funkcionāliem radioloģiskiem testiem;
- CT – ļauj labāk vizualizēt kaulu struktūras, tādēļ biežāk tiek izmantota spondilozes, lūzumu, kaulu audzēju u. c. diagnosticēšanai;
- MRI - ļauj pēc iespējas skrupulozi novērtēt skrimšļa struktūru un mīksto audu stāvokli, tāpēc to bieži izmanto, lai diagnosticētu osteohondrozi, izvirzījumus, starpskriemeļu trūces, muguras smadzeņu bojājumus utt. ;
- elektromiogrāfija - indicēta nezināmas izcelsmes neiroloģiskiem traucējumiem, kā arī nervu bojājuma pakāpes novērtēšanai;
- radioizotopu kaulu scintigrāfija - izmanto ļaundabīgo audzēju un metastāžu diagnosticēšanai;
- Rentgena densitometrija ir labākā osteoporozes diagnostikas metode;
- mielogrāfija - izmanto, lai noteiktu muguras smadzeņu un equina nervu saspiešanas pazīmes.
Ārstēšana
Katram pacientam ārstēšana tiek izvēlēta stingri individuāli, un ne tikai pamatojoties uz diagnozi, bet arī uz esošo vienlaicīgo patoloģiju raksturu. Tomēr tieši muguras sāpju cēlonis nosaka terapijas taktiku. Tas var būt konservatīvs vai ietvert ķirurģisku iejaukšanos.
Bet pirmais solis vienmēr ir virzīt pūles, lai mazinātu sāpes, īpaši, ja tās ir spēcīgas. Šim nolūkam pacientiem tiek nozīmēti NPL, spazmolīti, pretsāpju līdzekļi. Un smagos gadījumos tiek veikti mugurkaula blokādes - anestēzijas līdzekļu un kortikosteroīdu injekcijas noteiktos mugurkaula punktos.
Gultas režīms netiek parādīts visiem pacientiem. Un ar starpskriemeļu disku patoloģijām tas var būt pilnīgi kontrindicēts, jo fiziskās aktivitātes samazināšanās veicina akūtu mugurkaula sāpju pārvēršanos hroniskās.
Tikai konservatīva vai neķirurģiska ārstēšana tiek noteikta:
- osteohondroze;
- ankilozējošais spondilīts;
- fasešu locītavu artroze;
- viegli kompresijas lūzumi.
Tas parasti ir sarežģīts un sastāv no:
- zāļu terapija, kas var ietvert NPL, hondroprotektorus, muskuļu relaksantus, imūnsupresantus, kortikosteroīdus,
- fizioterapija (UHF, magnetoterapija, lāzerterapija, vilces terapija utt. );
- Vingrojumu terapija;
- manuālā terapija.

Ja muguras sāpju cēlonis ir starpskriemeļu trūces, izvirzījumi, spondiloze, smagi skriemeļu lūzumi, audzēji, bieži tiek norādīta operācija. Tas ir nepieciešams arī, lai:
- konservatīvās terapijas neefektivitāte deģeneratīvi-distrofiskām izmaiņām;
- neiroloģiskā deficīta palielināšanās;
- mugurkaula kustības segmenta nestabilitāte;
- komplikāciju attīstība, jo īpaši mugurkaula kanāla stenoze.
Lielākā daļa mūsdienu mugurkaula operāciju ir minimāli invazīvas. Pateicoties tam, tiek strauji samazināti intraoperatīvie un pēcoperācijas riski, saīsināts un atvieglots rehabilitācijas periods, un efektivitāte nav zemāka par traumatiskākām atklātām operācijām. Atkarībā no konstatētās slimības var ieteikt:
- Diskektomija ir operācija, kas indicēta galvenokārt trūču un izvirzījumu gadījumā, īpaši tiem, kas provocē cauda equina sindromu. To var veikt, izmantojot mikroķirurģiskus instrumentus, veicot apmēram 3 cm lielu griezumu (mikrodiskektomija), un izmantojot endoskopisko aprīkojumu, kas tiek piegādāts mugurkaulam caur punkcijas punkcijām, kuru diametrs ir aptuveni 1 cm (endoskopiskā diskektomija). Kad starpskriemeļu disks ir pilnībā noņemts, to parasti aizstāj ar implantiem.
- Vertebroplastika un kifoplastika - indicēta skriemeļu kompresijas lūzumiem, hemangiomām un dažām citām slimībām. Operācijas būtība ir caur plānu kanulu mugurkaula ķermenī ievadīt strauji cietējošu kaulu cementu, kas to nostiprina. Ar kifoplastiku papildus iespējams atjaunot skriemeļu ķermeņa normālos izmērus, kas ir svarīgi, ja lūzuma rezultātā nopietni samazinās to augstums.
- Fiksācijas operācijas tiek izmantotas, lai stabilizētu mugurkaulu. Šim nolūkam tiek izmantotas dažāda rakstura metāla konstrukcijas, kas parasti paliek pacienta ķermenī līdz mūža beigām.
Tādējādi mugurkauls jostasvietā var sāpēt dažādu iemeslu dēļ. Tāpēc ar ilgstošu sāpīgu sajūtu pastāvēšanu, regulāru to rašanos, sāpju palielināšanos laika gaitā un vēl jo vairāk citu simptomu pievienošanos, obligāti jāsazinās ar vertebrologu vai neirologu. Agrīna diagnostika ļaus atklāt patoloģiskas izmaiņas tajos posmos, kad ar tām ir visvieglāk tikt galā un, ja slimība nav pilnībā izārstēta, tad vismaz apturēt tās progresēšanu un uzturēt augstu dzīves līmeni.











































